20 Ene Pulpitis Dental ¿Qué es? Síntomas. Tratamiento.
¿Qué es la Pulpitis Dental?
Es una inflamación producida en la pulpa dental, generalmente causada por bacterias que han penetrado a través de una caries o una fisura hasta llegar a esta zona. La pulpa es el tejido blando que tenemos dentro del diente, justo en el centro. Este tejido está protegido por las capas de hueso que lo rodean, ya que aquí se encuentran nervios, vasos sanguíneos y tejido conectivo: tres tipos de tejido extremadamente delicados.
Diferenciación entre pulpitis y otras afecciones dentales
Cada afección dental tiene un área de localización: la periodontitis afecta el hueso alveolar y las encías, la gingivitis solo las encías y las caries, como infección, afectan de capa en capa, primero el esmalte, luego la dentina y luego la pulpa.
La pulpitis, como su nombre lo indica, es una inflamación exclusiva de la pulpa, el tejido blando del diente. En sí misma, esta enfermedad no se exterioriza con deterioramiento de otros tejidos, sino con un fuerte dolor difícil de aliviar; sin embargo, su causa subyacente sí puede provocar el deterioro de otros tejidos.
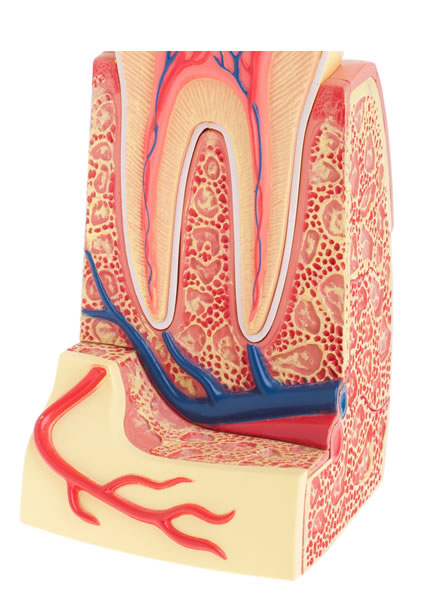
Estructura dental y ubicación de la pulpa
Tenemos que entender la pulpitis como una afección de la capa más profunda de un diente.
Anatómicamente, primero está el esmalte, una fina capa transparente que protege a la dentina, un tejido menos duro pero más abundante, que compone todo el diente. La dentina tiene un límite donde empieza la pulpa, la parte más frágil del diente, que alberga los nervios y los vasos sanguíneos. Más abajo, la pulpa se extiende a través de los canales radiculares de la raíz, que mantienen el diente unido al hueso alveolar.https://ojs.njhsciences.com/
Causas comunes de la pulpitis
Caries profundas.
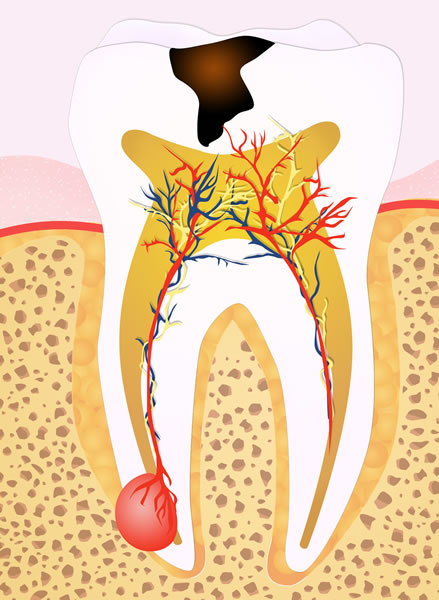
Una carie es una enfermedad infecciosa que va penetrando el diente capa por capa, siendo posible que llegue hasta la pulpa en casos muy críticos.
Cuando una infección de esta magnitud afecta un tejido tan delicado como la pulpa, se produce la pulpitis, como una inflamación del tejido pulpar en respuesta a las bacterias.
Traumatismos
Los traumatismos como fisuras o fracturas pueden ser lo suficientemente graves como para romper el diente y exponer la pulpa, ocasionando una inflamación de la misma.
Erosión dental o bruxismo
Procedimientos dentales: A veces, procedimientos dentales como la colocación de empastes profundos pueden llevar a la pulpitis. Esto se debe a que el proceso de perforación puede causar una inflamación en la pulpa.
El desgastar los dientes de manera constante y prolongada, a través del rechinamiento, puede provocar la exposición de la pulpa dental.
Tipos de Pulpitis Dental
Pulpitis reversible
Desde el punto de vista celular, en la pulpitis reversible, las células pulpares inflamadas tienen la capacidad de recuperarse una vez que se elimina la causa de la irritación. Sin embargo, en la pulpitis irreversible, las células pulpares están tan dañadas que no pueden recuperarse, incluso después de que se elimina la causa de la irritación.
Es una inflamación leve y la pulpa puede volver a sanar por completo.
Criterios para su diagnóstico
Se experimenta dolor leve cuando se somete el diente a estímulos externos como frío, calor y fricción. Si no están presentes estos estímulos, el paciente no siente dolor. Cuando se determina la causa (usualmente una caries) se le ve en un estado medio de profundidad, donde el daño a la pulpa no es tan severo.
Síntomas
El dolor es breve, agudo y localizado, por lo que no se irradia hacia otros dientes. El paciente experimenta dolor al masticar o al comer o beber alimentos fríos o calientes; una vez que termina de utilizar el diente, el dolor desaparece en minutos.
Pulpitis irreversible
Es una inflamación severa y la pulpa sana de nuevo, pero no por completo.
 Criterios de Diagnóstico
Criterios de Diagnóstico
El dolor es intenso y no son necesarios estímulos exteriores para producirlo. Cuando se realiza una radiografía, se pueden identificar caries de profundidad avanzada, o lesiones severas.
Síntomas
El dolor puede ser prolongado o intermitente y puede irradiarse hacia otros dientes. Suele ser difícil de aliviar con analgésicos de venta libre y si no se recibe tratamiento, la condición empeora hasta provocar patologías más graves, como un absceso dental.
Pulpitis aguda
Puede ser reversible o irreversible, pero se caracteriza por una aparición repentina de los síntomas.
Pulpitis crónica
Puede ser reversible o irreversible, pero se caracteriza por síntomas persistentes durante un tiempo prolongado, que ocasionan sensibilidad dental en el paciente. Cuando no es tratada adecuadamente, el tejido de la pulpa muere.
Síntomas comunes de la Pulpitis Dental
Dolor
Es el síntoma principal de la pulpitis. El dolor puede ser constante o intermitente y la intensidad varía según la gravedad de su causa subyacente. El dolor de una pulpitis provocada por una caries profunda es mayor que el dolor provocado por una caries superficial.
Duración del dolor
En la pulpitis reversible el dolor solo dura cuanto duren los estímulos externos. En la pulpitis irreversible, la duración del dolor se prolonga incluso si se ha retirado el estímulo externo.
Sensibilidad
A la presión
El mínimo contacto con el diente es capaz de producir dolor, por lo que masticar y morder es complicado para el paciente.
A la temperatura
Someterse al frío o al calor de los alimentos y las bebidas produce dolor.
A la percusión
Durante la necrosis de la pulpa, puede desaparecer la sensibilidad a la temperatura, pero esta es reemplazada por sensibilidad a la percusión.
Otros síntomas de la Pulpitis Dental:
Además del dolor y la sensibilidad, otros síntomas de la pulpitis pueden incluir mal aliento, sensibilidad a los dulces y, en casos graves, fiebre.
Diagnóstico de la Pulpitis Dental
Exámenes clínicos
Inspección visual
Se observa el diente para empezar a identificar la causa subyacente de la pulpitis. En Artdenta nuestros profesionales buscan signos de caries, lesión, desgaste o restauraciones previas mal ejecutadas.
Anamnesis del paciente
Se entrevista al paciente acerca de sus síntomas, su rutina de higiene, su historial médico, la fecha de inicio del dolor, entre otros datos importantes que indiquen la causa de la pulpitis y su gravedad.
Evaluación de encías
Con el tacto y la vista, el dentista busca signo de inflamación en las encías, que puedan indicarle en cuál diente se localiza la pulpitis y si hay presencia de alguna infección o absceso.
Radiografías
 Se le pide al paciente una radiografía intraoral, para poder observar detalladamente el estado de las raíces, de la densidad y la estructura ósea y si hay presencia de abscesos que puedan ocasionar una necrosis.
Se le pide al paciente una radiografía intraoral, para poder observar detalladamente el estado de las raíces, de la densidad y la estructura ósea y si hay presencia de abscesos que puedan ocasionar una necrosis.
Pruebas de sensibilidad
Sensibilidad térmica
Se determina la respuesta de la pulpa a estímulos de temperatura.
Sensibilidad a la percusión
Golpear el diente levemente ayuda a determinar intuitivamente el nivel de inflamación que hay en los tejidos circundantes al diente.
Prueba eléctrica de vitalidad pulpar
Se le da una pequeña descarga eléctrica al diente, que ayude a determinar si la pulpa sigue sana y se encuentra inflamada, o si está muriendo por necrosis.
Importancia de la detección temprana
La detección temprana nos permite evitar un problema más grave, que requiera de un tratamiento progresivamente más invasivo y costoso. Durante la detección temprana se pueden salvar los tejidos que están en riesgo de dañarse.
Consecuencias de un diagnóstico tardío
La pulpitis reversible se vuelve una de tipo irreversible después de pasar mucho tiempo sin recibir control ni tratamiento por parte de un profesional. La pulpa se inflama permanentemente y el dolor se vuelve espontáneo. En los peores casos, cuando la pulpa muere completamente y la infección crece, es necesario realizar una endodoncia y retirar la pulpa.
Tratamiento de la Pulpitis Dental
Pulpitis reversible
Remoción de caries.
Si la causa subyacente son caries, estás se remueven en un tratamiento de limpieza profundo, con la ayuda de herramientas especializadas como taladros, que eliminen todo el tejido enfermo. Posterior a cada limpieza, el paciente recibe una restauración del diente.
Corrección de restauraciones defectuosas
Si la causa subyacente es una restauración defectuosa, esta es extraída cuidadosamente por el dentista, para no dañar los tejidos adheridos al material.
Un nuevo tratamiento no puede ser colocado hasta que la pulpitis haya desaparecido y ya no exista inflamación ni presencia de síntomas.
Corrección de lesiones menores
Si la causa subyacente es una lesión menor, esta es tratada por el dentista, removiendo el tejido más dañado luego del impacto. Posteriormente, se limpia y desinfecta la zona afectada y se realiza una restauración, rellenando la superficie expuesta con materiales especializados, como resina, amalgama o cemento dental.
Finalmente, se pule y perfecciona el acabado, y se lleva a cabo un monitoreo para supervisar la desaparición progresiva de la pulpitis y sus síntomas.
Pulpitis irreversible
Endodoncia para pulpitis irreversible
Acceso a la pulpa
Con ayuda de un taladro dental, se apertura la corona para tener acceso a la cámara pulpar.
Remoción del tejido pulpar
Utilizando limas endodónticas, se extrae el tejido pulpar infectado. Después se preparan los canales radiculares para la desinfección y el relleno.
Desinfección de los canales
Con un micro flujo a presión de soluciones antisépticas y desinfectantes, se llenan los canales radiculares para remover cualquier microorganismo patógeno.
Relleno y sellado
Los canales se rellenan con algún material biocompatible de obturación endodóntica, que no alerte al sistema inmunológico. Un ejemplo popular es la gutapercha, utilizada a menudo en este tipo de procedimientos.
Restauración del diente
Los tratamientos de conducto vuelven al diente más vulnerable por la pérdida de estructura dental, acceso a nutrientes (la pulpa era el tejido blando que suplía al diente de un flujo sanguíneo y con ello nutrientes, agua y minerales) y elasticidad (la pulpa suplía al diente con fuerzas uniformes de soporte y elasticidad), volviéndolo más propenso a fragmentarse, lesionarse y caerse.
Debido a esto, se realizan restauraciones, como las coronas dentales, capaces de brindar una capa protectora al diente, que lo aísle parcialmente de las fuerzas externas que lo deterioran.
Procedimientos de conservación pulpar:
En algunos casos, principalmente en niños, el dentista puede optar por realizar un procedimiento llamado pulpotomía o pulpectomía. En estos procedimientos, se elimina solamente la parte de la pulpa que está enferma, mientras que se conserva el resto del tejido pulpar.
Medicamentos
Analgésicos
El ibuprofeno y el paracetamol son los analgésicos predeterminados para aliviar el dolor leve en caso de pulpitis. En caso de dolor severo serán necesarios analgésicos más fuertes bajo venta prescrita.
Antibióticos
La amoxicilina o clindamicina se prescriben en caso de una infección sistémica o un absceso dental. Si la pulpitis no tiene infección, no deben tomarse antibióticos.
Medicamentos tópicos
El dentista le puede prescribir geles anestésicos o medicamentos sedantes para el dolor ocasionado por la pulpitis.
Manejo del dolor y cuidados post-tratamiento
Compresas frías
Deben colocarse desde la mejilla y nunca directamente en la zona, estas ayudarán a disminuir la inflamación.
Dieta blanda
Después del tratamiento recibido para aliviar la pulpitis, la dieta debe tener alimentos suaves y blandos que no necesiten masticación, de ese modo se evita la presión, el dolor y la inflamación en el diente recién tratado.
Higiene cuidadosa
El uso del cepillo y el hilo debe ser cuidadoso para evitar el sangrado y la infección de la zona.
Seguimiento
Para prevenir complicaciones, debe asistir a las consultas de control y mantener informado a su dentista de los síntomas y la apariencia de la zona recién tratada. Actualmente, ya es posible gracias a la tecnología tener comunicación diaria con nuestro dentista y mantenerlo al tanto hasta el día de la consulta.
Prevención de la Pulpitis Dental
La causa más común de la pulpitis son las caries. Teniendo esto en cuenta, para evitar estar afección es necesario mantener una higiene rigurosa en casa, que promueva una dentadura libre de caries.
Hábitos de higiene bucal
 Técnicas de cepillado
Técnicas de cepillado
Desde Clínica Dental Artdenta insistimos en que deben cepillarse mínimo dos veces al día. Al hacerlo, los movimientos de cepillo deben ser suaves y circulares, para no desgastar el esmalte o hacer sangrar las encías.
Uso de hilo dental
Utilice el hilo dental antes de dormir, de modo que se eliminen estos restos interdentales y no se descompongan en la boca mientras dormimos.
Debe cortar un trozo de aproximadamente 45 centímetros, envolverlo alrededor de dos de sus dedos, dejando un tramo tenso, con el cual limpiara cada diente con movimientos de arriba hacia abajo.
Enjuagues
El enjuague está diseñado con propiedades antibacterianas y algunos pueden contener flúor. Después del cepillado y el uso del hilo, el enjuague da un acabado final, eliminando los microorganismos restantes.
Visitas regulares y preventivas al odontólogo
Solo el odontólogo puede revisar el estado de salud de la boca, las encías y los tejidos circundantes, determinar la presencia de pequeñas caries o de acumulación de sarro y programar un tratamiento de limpieza dental para eliminarlos.
Complicaciones de la Pulpitis no Tratada
Abscesos
Cuando la causa de la pulpitis es una carie, esta puede evolucionar hasta volverse una infección y extenderse hacia otro tipo de tejidos, además del diente. Puede afectar el tejido radicular o el tejido gingival, asentarse y formar un absceso: una cavidad que acumula pus, células, líquidos y otras sustancias y que se expande con el tiempo.
Pérdida de dientes
Las infecciones prolongadas pueden ir dañando los tejidos lentamente, entre ellos el tejido de soporte del diente, provocando su desprendimiento.
Problemas sistémicos
Los abscesos al crecer demasiado pueden provocar una infección sistémica, es decir, a nivel de todo el cuerpo, empezando por afectar las fosas nasales y paranasales.
Dolor crónico
El dolor perdura, y si la pulpitis era reversible con dolor solo ante los estímulos, esta empeora y se vuelve de tipo irreversible, acompañada de dolor prolongado y espontáneo, en forma de punzadas repentinas.

